
روز جهانی ترومبوز یک رویداد جهانی است که در 13 اکتبر هر سال برای افزایش آگاهی جهانی در مورد ترومبوز شامل علل، عوامل خطر، نشانه ها و علائم آن و همچنین درمان و پیشگیری مبتنی بر شواهد برگزار می شود.
در این روز، سازمانهای مختلف ملی و بینالمللی، متخصصان مراقبتهای بهداشتی، گروههای حامی بیماران در سراسر جهان گرد هم میآیند و رویدادهای ویژه، وبینارها و انجمنهای آموزشی را برگزار میکنند که بر کاهش بروز ، ارتقای آموزش، آگاهی و اقدامات لازم در مورد ترومبوز، تمرکز دارد.
اهمیت روز جهانی ترومبوز (WTD)
ترومبوز یک وضعیت جدی است که در آن یک یا چند لخته خون در رگ های خونی یا قلب ایجاد می شود. رگ ممکن است ورید یا شریان باشد که در نهایت لخته منجر به ترومبوز ورید عمقی (وریدی) یا ترومبوز عروق کرونر (شریانی) می شود.
وقتی این اتفاق میافتد، لخته میتواند جریان خون را در جایی که تشکیل شده مسدود کند، یا میتواند شل شود و به جای دیگری از بدن برود. اگر یک لخته متحرک در یک منطقه بحرانی گیر کند، می تواند باعث شرایط تهدید کننده زندگی مانند سکته مغزی و حمله قلبی شود.
یک لخته خون، پس از تشکیل، می تواند جریان طبیعی خون را به تاخیر بیندازد ،متوقف کند و حتی بشکند یا به یک عضو برود. ترومبوز عامل اصلی و قابل پیشگیری سه علت اصلی مرگ قلبی عروقی یعنی ترومبوآمبولی وریدی (VTE)، حمله قلبی و سکته ترومبوآمبولیک است.
لخته شدن خون در مردان و زنان در تمام سنین، نژادها و قومیت ها رخ می دهد. بعضی شرایط خاص، مانند بیمارانی که درمان ضد انعقادی برای ترومبوآمبولی وریدی دریافت می کنند بیشتر در معرض ترومبوز هستند.
به دلیل اهمیت زیاد ترومبوز در بروز مرگ ناشی از بیماریهای قلبی عروقی ، هدف روز جهانی ترومبوز ، توجه ویژه به این عارضه است.
در ادامه به شرح این بیماری، علل، عوامل خطر، نشانه ها و علائم آن و همچنین درمان و پیشگیری و به خصوص راه های تشخیص آن می پردازیم.
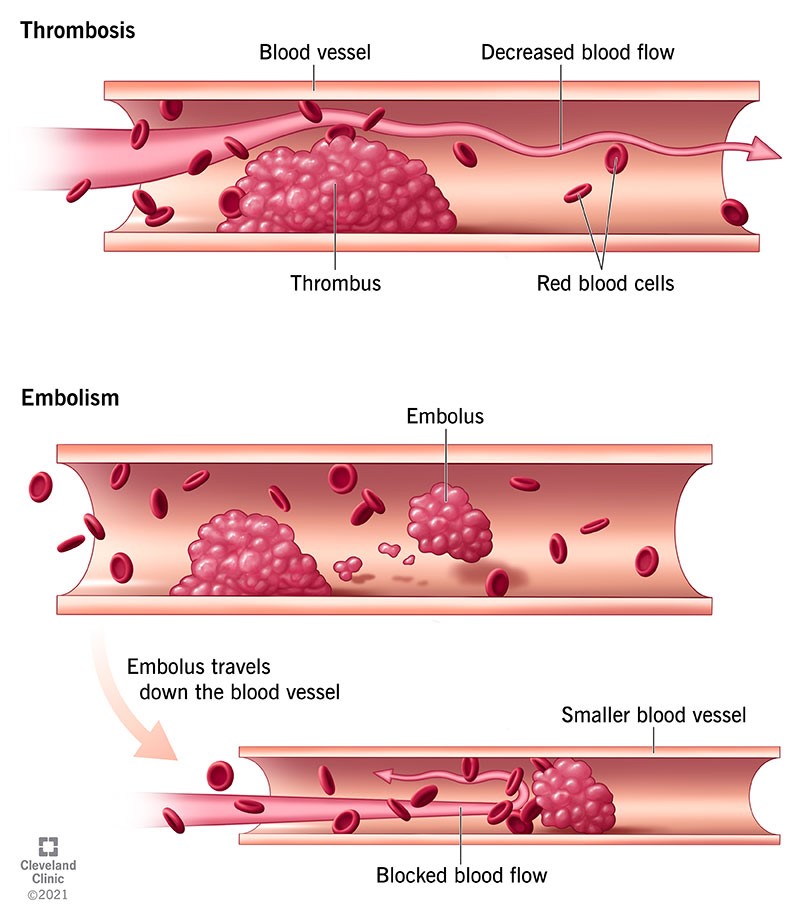
ترومبوز چیست؟
ترومبوز تشکیل لخته خون در داخل یکی از رگهای خونی یا یک محفظه قلب است. لختهها میتوانند جریان خون را در رگهای خونی مسدود کنند یا آزاد شوند و به جای دیگری از بدن بروند. اگر لخته در یک مکان مهم مانند ریه ها یا مغز گیر کند، می تواند جریان خون به آن اندام را مختل کند و منجر به یک وضعیت اورژانسی تهدید کننده زندگی شود. علائم بر اساس محل لخته متفاوت است و می تواند شامل درد قفسه سینه، مشکل در تنفس و تغییرات پوستی باشد.
برخی افراد به دلیل عوامل خاصی با خطر بیشتری برای ترومبوز مواجه هستند. شناختن عوامل خطر می تواند در جلوگیری از ترومبوز کمک کند و یادگیری علائم می تواند در تشخیص مشکلات در صورت بروز کمک کند.
ترومبوز یک بیماری جدی است و با گذشت زمان می تواند خطرناک تر شود. می تواند به سرعت به یک اورژانس پزشکی تبدیل شود. بنابراین تشخیص زود هنگام و شروع روند درمان ، شانس بیمار را برای یک نتیجه خوب بیشتر می کند.
عوارض ترومبوز
ترومبوز بسته به جایی که لخته خون تشکیل میشود یا به جایی که میرود، میتواند منجر به عوارض مختلفی شود:
ریه ها: آمبولی ریه.
مغز: حمله ایسکمیک گذرا TIA) یا سکته مغزی(
قلب :(شریان کرونر): حمله قلبی.
گردن: (شریان کاروتید): TIA یا سکته مغزی.
شکم :(شریان مزانتریک فوقانی یا یکی از شاخه های آن): ایسکمی مزانتریک.
انواع ترومبوز
دو نوع اصلی ترومبوز عبارتند از:
ترومبوز شریانی. زمانی است که یک لخته خون در یک سرخرگ تشکیل می شود. شریان ها خون را از قلب به بقیه بدن می برند. ترومبوز شریانی شایع ترین علت حملات قلبی و سکته است.
ترومبوز وریدی زمانی است که یک لخته خون در ورید تشکیل می شود. وریدها خون را از بدن به قلب برمیگردانند. ترومبوز وریدی شایع ترین علت آمبولی ریه (لخته شدن خون در ریه) است.
ترومبوز در هر مکان (شریان یا ورید) خطرناک است زیرا می تواند:
در جایی که تشکیل می شود انسداد ایجاد کند . لخته ممکن است در جای خود بماند و رشد کند تا زمانی که به اندازه کافی بزرگ شود که جریان خون را مسدود کند. شدت این انسداد بستگی به محل تشکیل لخته و میزان بزرگ شدن آن دارد. همچنین میتواند باعث انسداد در جای دیگری شود. لخته ممکن است از منشا خود جدا شود و به آمبولی تبدیل شود. سپس می تواند در خون حرکت کند و در یک رگ خونی کوچکتر گیر کند و یک انسداد (آمبولی) ایجاد کند. این معمولاً باعث ایجاد شرایطی مانند سکته مغزی و آمبولی ریه می شود.
ترومبوز چقدر شایع است؟
ترومبوز بسیار شایع است و از هر 4 مرگ در سراسر جهان، 1 نفر بر اثر ترومبوز جان خود را از دست می دهد. به این دلیل که ترومبوز می تواند منجر به شرایط خطرناکی مانند حمله قلبی، سکته مغزی یا آمبولی ریه شود.
ترومبوز در میان افراد مبتلا به بیماری های خاص شایع تر است، از جمله:
فیبریلاسیون دهلیزی.
سرطان.
بیماری عروق کرونر.
دیابت.
اختلالات انعقادی مانند سندرم آنتی فسفولیپید.
مصرف تنباکو.
علائم ترومبوز چیست؟
علائم ترومبوز به اندازه لخته، محل آن (محل تشکیل یا گیر کردن آن) و عوارض ناشی از آن بستگی دارد. انسداد بیشتر در نواحی با رگهای خونی بسیار کوچک، بهویژه ریهها، مغز و پاها و بازوها بیشتر است.
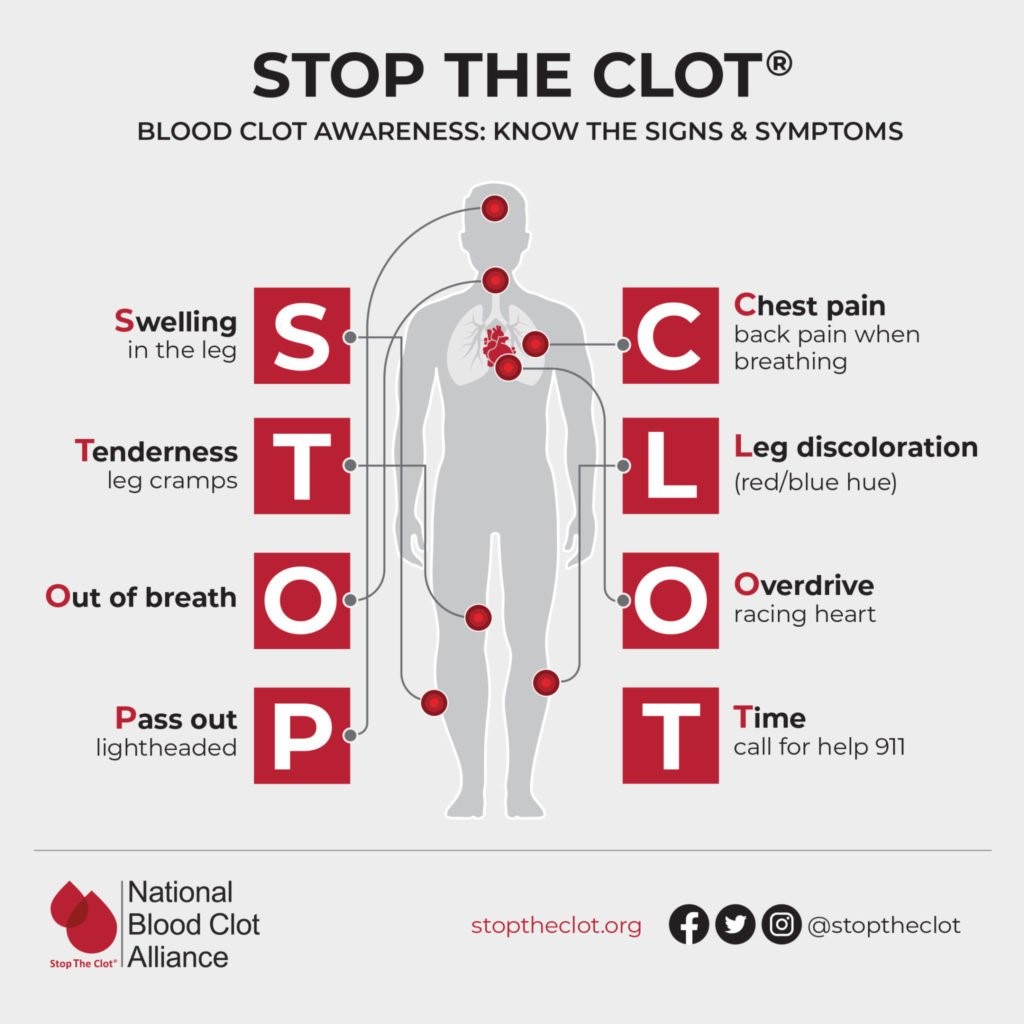
در زیر علائم رایج برای هر مکان ذکر شده است:
Lungs (pulmonary embolism) : درد شدید در قفسه سینه و نواحی اطراف (فک، گردن، شانه، پشت یا بازو ،.درد هنگام نفس کشیدن ، مشکلات تنفسی ناگهانی هنگام فعالیت یا استراحت
. Brain or neck: TIA or stroke [حمله ایسکمیک گذرا TIA) یا سکته مغزی)]، ضعف یا مشکل در کنترل عضلات یک طرف بدن ، گفتار نامفهوم یا درهم، افتادگی محسوس و عدم کنترل عضلات در یک طرف صورت، سردرگمی، آشفتگی یا رفتار غیرعادی .
Heart (heart attack) :درد یا ناراحتی قفسه سینه (آنژین)،مشکل در تنفس.
سرگیجه یا غش کردن.
Belly (mesenteric ischemia) : درد شدید معده یا شکم، به ویژه بعد از غذا خوردن.
نفخ، حالت تهوع و استفراغ.اسهال که ممکن است حاوی خون باشد. تب.
Artery in arm or leg :پوستی که رنگ پریده تر از سایر نواحی به نظر می رسد.
پوستی که در لمس احساس خنکی می کند.ضعف و ناتوانی در حرکت دادن قسمت آسیب دیده بدن.بی حسی یا سوزن سوزن شدن (سوزن و سوزن)، احتمالاً همراه با درد.تاول، زخم یا زخم.افتادگی پوست، زمانی است که پوست از بافت زیرین جدا می شود.نکروز یا مرگ بافت
Vein in arm or leg پوستی که قرمزتر یا تیره تر از سایر نواحی به نظر می رسد.
درد، به خصوص در اطراف ناحیه آسیب دیده.تورم ناشی از تجمع مایعات .پوستی که در لمس گرم می شود.
چه چیزی باعث ترومبوز می شود؟
ترومبوز زمانی اتفاق می افتد که عاملی به پوشش داخلی رگ خونی (اندوتلیوم) آسیب می رساند یا جریان خون را کند می کند. در هر صورت، سلول های خون شروع به چسبیدن به هم می کنند و در نهایت تشکیل لخته می دهند.
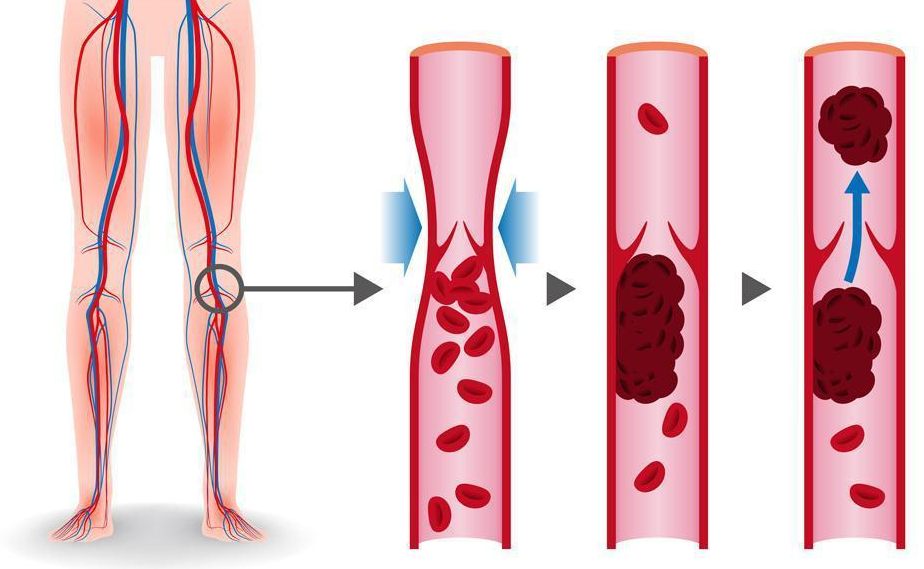
به طور معمول، بسیاری از سلولهای خون به طور هماهنگ عمل میکنند و در صورت نیاز برای یک کار خاص، با هم وارد عمل میشوند. برای مثال، اگر زخمی وجود دارد، پلاکتها و پروتئینها در محل آسیب به هم میپیوندند تا به عنوان یک پلاک عمل کنند. این فرآیند چند مرحله ای (هموستاز) یک لخته ضروری را تشکیل می دهد که مانع از دست دادن بیش از حد خون می شود.به طور طبیعی لخته زمانی که زخم خوب شد حل می شود. به عنوان مثال یک جلسه اضطراری در محل کار است که همه پشت یک میز جمع می شوند. وقتی مشکل حل شد، همه راه خود را می روند. اما شرایط پزشکی مختلف، داروها و عوامل دیگر میتوانند باعث شوند که اجزای خون در صورت عدم نیاز با هم هماهنگ عمل نکنند. در نتیجه، ممکن است یک لخته خون (ترومبوز) از توده های اجزای لخته کننده خون تشکیل شود و به طور بالقوه بزرگتر شود. همچنین ممکن است جدا شود و در جریان خون حرکت کند تا زمانی که در یک رگ خونی کوچکتر (آمبولی) گیر کند. این موقعیتها میتوانند منجر به عوارض خطرناک یا حتی تهدیدکننده زندگی شوند..
عوامل خطر چیست؟
هر چیزی که در توانایی خون برای جریان آزاد یا لخته شدن به طور معمول اختلال ایجاد کند، می تواند خطر ترومبوز را افزایش دهد. این شامل بسیاری از شرایط، داروها و عوامل سبک زندگی است.
عوامل خطر خاص عبارتند از:
- آترواسکلروز.
- فیبریلاسیون دهلیزی.
- سن بالای 60 سال
- اختلالات لخته شدن خون.
- سرطان.
- شیمی درمانی
- دیابت.
- انجام برخی جراحی ها یا روش ها، از جمله قرار دادن لاین .
- نارسایی قلبی.
- بیماری دریچه قلب.
- فشار خون بالا.
- کلسترول بالا.
- بیماری های التهابی یا خود ایمنی.
- چاقی.
- فلج یک پا.
- بارداری
- حمله قلبی یا سکته قبلی.
- به دلایل مختلف، از جمله پروازهای طولانی یا استراحت طولانی در رختخواب،
- بی حرکتی طولانی .
- مصرف تنباکو.
- استفاده از قرص های ضد بارداری حاوی استروژن.
- استفاده از جایگزینی هورمون برای علائم یائسگی.
- سابقه خانوادگی لخته شدن خون و مشکلات ژنتیکی:
اگرچه تعداد آنها کم است ولی تعدادی از بیماری ها و جهش های ژنتیکی وجود دارند که می توانند موجب افزایش ترومبوز شوند. مهمترین علامت این مسایل ژنتیکی ، وجود سابقه فامیلی از ترومبوز و بیماری های مشابه در افراد خانواده است. اغلب بیماری های ژنتیکی باعث ایجاد لخته خون در سیاهرگها می شوند که زمینه ساز بیماری DVT و آمبولی ریه است.
برخی از این جهش های ژنتیکی موجد ترومبوز مهم عبارتند از:
فاکتور V لیدن: تا 5 درصد افراد جامعه دچار نوعی جهش در ژن تولید کننده این فاکتور هستند. فاکتور 5 انعقادی یکی از پروتئین های مسیر انعقادی است که جهش در آن و تولید فاکتور 5 لیدن ، باعث افزایش فعالیت و لخته زایی آن می شود.
جهش ژن پروترومبین: ترومبین قوی ترین فاکتور انعقادی بدن است که از پروترومبین تولید می شود. جهش ژن پروترومبین که در 2 درصد افراد جامعه دیده می شود ، موجب افزایش فعالیت این فاکتور انعقادی و افزایش ترومبوز در بدن خواهد شد.
کمبود فاکتورهای آنتی ترومبین ، پروتئین C وS : این فاکتورها در اصل عوامل مهار کننده و ضد انعقاد هستند. کمبود این فاکتورها باعث ماندگاری و تشدید لخته های کوچکی می شود که به هر دلیلی در جریان خون ایجاد می شوند. داشتن بیماری ناشی از ترومبوز در سن زیر 40 سال ، حملات مکرر ترومبوز ، سابقه خانوادگی قوی از بیماری های ترومبوز و سقط های مکرر در خانمها دلایلی هستند که باید به وجود یک یا چند مورد از این جهش های ژنتیکی شک کرد. این جهش ها با بررسی و آزمایشات ژنتیکی قابل تشخیص هستند.
چگونه ترومبوز تشخیص داده می شود؟
پزشکان ترومبوز را بر اساس موارد زیر تشخیص می دهند:
- معاینه فیزیکی
- تست های تصویربرداری
- تستهای ژنتیکی برای ارزیابی خطر ترومبوز
- آزمایشات خون
معاینه فیزیکی :در طول یک معاینه فیزیکی، پزشک از بیمار سوالاتی در مورد علائم و سابقه پزشکی میپرسد.برای مشاهده علائم ترومبوز به نواحی مختلف بدن نگاه می کند .برای بررسی تورم، تغییرات بافتی یا تغییرات دما، نواحی مشکوک را لمس و حس می کند.
با استفاده از گوشی پزشکی برای گوش دادن به قلب، تنفس و دستگاه گوارش استفاده می کند.نبض های بازوها یا پاها را بررسی می کند.
تست های تصویربرداری:آزمایش های تصویربرداری این امکان را به وجود می آورد تا داخل بدن دیده شود . آزمایشات احتمالی که ممکن است نیاز باشد عبارتند از:
اسکن توموگرافی کامپیوتری CT
تصویربرداری رزونانس مغناطیسی MRI
سونوگرافی
عکسبرداری با اشعه ایکس از عروق خونی (آنژیوگرام یا ونوگرام).
تستهای ژنتیکی برای ارزیابی خطر ترومبوز
تستهای ژنتیکی میتوانند در شناسایی افرادی که دارای استعداد ژنتیکی برای ترومبوز هستند، مفید باشند. برخی از ژنهایی که با خطر ترومبوز مرتبط هستند شامل:
Factor V Leiden : جهش در ژن فاکتور V میتواند خطر ابتلا به ترومبوز وریدی را افزایش دهد.
Prothrombin G20210A: ین جهش ژنتیکی با افزایش خطر ترومبوز وریدی و آمبولی ریه مرتبط است.
MTHFR : جهش در ژن MTHFR میتواند باعث افزایش سطح هموسیستئین شود که یک عامل خطر برای ترومبوز است
کمبود فاکتورهای آنتی ترومبین ، پروتئین C وS : این فاکتورها در اصل عوامل مهار کننده و ضد انعقاد هستند. کمبود این فاکتورها باعث ماندگاری و تشدید لخته های کوچکی می شود که به هر دلیلی در جریان خون ایجاد می شوند..
این تستها معمولاً با استفاده از نمونه خون یا بزاق انجام میشوند و میتوانند به پزشک کمک کنند تا برنامههای پیشگیرانه مناسب را برای بیماران تعیین کند.
تستهای خونی برای تشخیص ترومبوز
برای تشخیص ترومبوز، تستهای خونی مختلفی وجود دارد که میتواند به ارزیابی خطر یا وجود لخته خون کمک کند:
فاکتور های انعقادی :
PT و aPTT: این تستها برای ارزیابی عملکرد مسیرهای انعقادی خون استفاده میشوند. افزایش یا کاهش این زمانها ممکن است نشاندهنده مشکلاتی در سیستم انعقادی باشد.
پروتئین C : پروتئین C یک آنتیکوآگولانت طبیعی در بدن است که به تنظیم فرآیند انعقاد خون کمک میکند. کاهش سطح پروتئین C میتواند منجر به افزایش خطر تشکیل لخته خون و ترومبوز شود. این آزمایش معمولاً در افرادی که سابقه خانوادگی ترومبوز دارند یا پس از وقوع یک رویداد ترومبوتیک انجام میشود.
آنتی ترومبین III و پروتئین S: کاهش سطح این پروتئینها نیز میتواند نشاندهنده خطر بالاتر ترومبوز باشد.
نشانگرهای تشکیل لخته
اینها مواد شیمیایی هستند که معمولاً فقط در صورتی در خون ظاهر می شوند که در آن زمان لخته وجود داشته باشد. این تست ها می توانند به پزشک کمک کنند تا یک لخته فعال را تأیید یا رد کنند. شامل D-Dimer و FDP
D-dimer: این تست میزان D-dimer، یک محصول تجزیه فیبرین که در طول تشکیل و تجزیه لخته خونی آزاد میشود، را اندازهگیری میکند. آزمایش D-dimer خون مشخص میکند که آیا اخیراً فعالیت لختهسازی غیرطبیعی در جریان خون وجود داشته است یا خیر. این آزمایش، مؤثرترین تست برای تشخیص ترومبوز یا آمبولی ریوی است.
: Fibrin degradation products (FDP) آزمایش FDP که به عنوان محصولات تخریب فیبرین (FDP) یا محصولات تجزیه فیبرین (FSP) نیز شناخته می شود، یک تست آزمایشگاهی است که وجود محصولات تجزیه فیبرین در خون را اندازه گیری می کند. فیبرین پروتئینی است که در انعقاد خون نقش دارد و محصولات تجزیه آن، FDP ها، با حل شدن یا تجزیه لخته های خون در جریان خون آزاد می شوند.
آزمایش FDP برای ارزیابی وجود فیبرینولیز، که فرآیند شکستن لخته های فیبرین است، استفاده می شود. این به ارزیابی فعالیت مداوم سیستم فیبرینولیتیک کمک می کند.
D-dimer و FDP ممکن است در DIC یا ترومبوز از جمله ترومبوز ورید عمقی (DVT)، آمبولی ریوی (PE) و انفارکتوس میوکارد (MI) مثبت شوند. اینها ممکن است در بیماری کبد هم مثبت شوند که به علت کاهش کلیرانس کبدی خواهد بود. همچنین ممکن است به دنبال جراحی و خونریزی شدید، همودیالیز، اکلامپسی، کریز سلول داسی و سایر شرایط هم بالا روند. مبتلایان به سرطان نیز غالباً D-dimer و FDP مثبت دارند که معمولاً بیانگر یک DIC مزمن خفیف است.
نشانگر های آسیب قلبی
این آزمایشهای خون دقیقاً لختههای خون را شناسایی نمیکنند، بلکه مشخص میکنند که آیا عضله قلب دچار آسیب (به خاطر تشکیل ترومبوز و ایجاد پلاک در شریان کرونری) شده است یا خیر.
بیومارکرهای درواقع قلب موادی هستند که در اثر آسیب یا استرس وارد جریان خون میشوند. این بیومارکرها به تشخیص بیماریهای مختلف قلبی، مخصوصاً انفارکتوس میوکارد (حمله قلبی) کمک میکنند. بیومارکرهای متداول قلب عبارتاند از تروپونین، CK-MB (کراتین کیناز –MB)، میوگلوبین، BNP (پپتید ناتریورتیک نوع B) و NT-proBNP (ناتریورتیک نوع pro-B- Nترمینال)
تروپونین: تروپونین، پروتئینی در سلول های عضلانی است. سلول های ماهیچه قلب حاوی نوع بسیار خاصی از تروپونین هستند که در جای دیگری از بدن وجود ندارد. آسیب به سلول های قلب، مانند حمله قلبی، باعث نشت تروپونین به خون می شود. آزمایش تروپونین می تواند به تأیید یا رد حملات قلبی کمک کند، که اغلب به دلیل ترومبوز اتفاق می افتد. لخته شدن خون در ریه ها همچنین می تواند منجر به افزایش تروپونین به دلیل افزایش فشار بر قلب شود، زیرا خون را از طریق ریه ها پمپاژ می کند.
CK-MB: آنزیمی است که بیشتر در سلولهای ماهیچه قلب وجود دارد. افزایش مقدار CK-
MB در خون میتواند نشاندهنده انفارکتوس میوکارد یا سایر بیماریهای قلبی باشد.
میوگلوبین: پروتئینی است که در سلولهای قلب و ماهیچههای اسکلتی وجود دارد. افزایش مقدار میوگلوبین میتواند نشاندهنده آسیب عضلانی، از جمله آسیب به ماهیچه قلب باشد.
BNP یا NT-proBNP : هورمونهایی هستند که توسط قلب در پاسخ به افزایش فشار یا حجم تولید میشوند. مقادیر بالای این بیومارکرها نشاندهنده نارسایی یا سایر بیماریهای قلبی است.
برای اطلاعات بیشتر مقاله آزمایشات چکاپ قلب را مطالعه بفرمایید.
مرکز تخصصی راز شیراز، یکی از بهترین آزمایشگاههای شیراز برای انجام این آزمایش ها است. نتایج آزمایشها در این مرکز با رعایت دقیق کلیه استانداردها، دارای حداکثر دقت است. تخصص و مهارت نیروهای تیم راز، و کیفیت و دقت دستگاههای بکار رفته در آزمایشگاه راز، آن را تبدیل به یکی از مجهزترین مراکز آزمایشگاهی بخش خصوصی دراستان فارس کرده است.
همکاران ما در آزمایشگاه راز شیراز با شماره تلفنهای -607132369393 و یا از طریق واتساپ با شماره 09914444130 منتظر دریافت سؤالات و راهنمایی شما در این زمینه هستند.
ترومبوز چگونه درمان می شود؟
درمان های ترومبوز شامل داروها، روش های کم تهاجم و جراحی است. درمان های احتمالی عبارتند از:
رقیق کننده های خون: این داروها از لخته شدن بیش از حد خون شما جلوگیری می کنند. آنها نمی توانند از شر لخته موجود خلاص شوند، اما می توانند از رشد آن جلوگیری کنند. دو دسته از داروهای رقیق کننده خون وجود دارد: داروهای ضد پلاکت و داروهای ضد انعقاد.
درمان ترومبولیتیک : در درمان ترومبولیتیک از داروها برای حل کردن لخته های خون استفاده می شود. چنین "داروهای لخته شکن" به ویژه برای لخته در مناطق بحرانی مفید هستند. آنها به عنوان درمان اضطراری برای حملات قلبی، سکته مغزی و سایر عوارض ترومبوز عمل می کنند.
ترومبکتومی یکی از مستقیم ترین راه ها برای برداشتن لخته، دسترسی جراح به آن و برداشتن آن است. این همان چیزی است که در ترومبکتومی اتفاق می افتد. جراحان از تکنیک های باز یا کم تهاجمی استفاده می کنند.
همچنین ممکن است برای عوارض ترومبوز به درمان های اضافی نیاز باشد. اکثر افرادی که تحت درمان قرار میگیرند، در حین درمان احساس بهتری دارند، بهویژه وقتی خون به نواحی مسدود شده قبلی بازمیگردد. این بسته به محل و اندازه لخته و درمان های خاص می تواند در چند دقیقه یا چند ساعت اتفاق بیفتد.
در مواردی که اثرات شدید لخته خون وجود داشته باشد، مانند حمله قلبی یا سکته مغزی، ممکن است چند روز طول بکشد تا بیمار احساس بهتری داشته باشد. این امر به ویژه در مواردی که نیاز به جراحی یا اقدامات و مراقبت های شدیدتر وجود دارد، صادق است.
پیشگیری
هنگامی که می دانید در معرض خطر لخته شدن خون هستید، پیشگیری بسیار آسان تر است. بهترین راه برای اطلاع از خطر ابتلا به این بیماری، انجام یک معاینه فیزیکی سالانه (ویزیت سلامت یا چکاپ) است. پزشک میتواند بسیاری از شرایطی را که خطر ترومبوز شما را مدتها قبل از تشکیل لختهها افزایش میدهند شناسایی کند و راهنماییهایی در مورد پیشگیری ارائه دهد.
پزشک ممکن است توصیه کند:
مصرف داروهای فشار خون با گذشت زمان: فشار خون بالا فشار زیادی را به داخل رگ های خونی وارد می کند. این نوع سایش و پارگی میتواند تشکیل لختههای خون را آسانتر کند و روی دیواره عروق رشد کند. داروهای فشار خون با عدم ایجاد مکان جدید از لخته شدن خون جلوگیری می کنند.
داروهای رقیق کننده خون: این داروها از لخته شدن بیش از حد خون جلوگیری می کنند. پزشکان از انواع مختلفی برای پیشگیری و درمان ترومبوز استفاده می کنند.
داروهای کاهش دهنده کلسترول : سطح کلسترول بر تجمع پلاک در شریانها تأثیر میگذارد و پلاک خطر ابتلا به ترومبوز را افزایش میدهد. کاهش کلسترول این تجمع را محدود می کند.
با رژیم غذایی و ورزش وزن خود را مدیریت کنید. سعی کنید از یک رژیم غذایی سالم برای قلب (مانند رژیم غذایی مدیترانه ای) استفاده کنید. به علاوه، به اندازه کافی ورزش کنید (150 دقیقه فعالیت با شدت متوسط در هفته). انجام این کار می تواند به شما کمک کند وزنی که برای شما سالم است حفظ کنید.
نشستن طولانی مدت خطر ابتلا به ترومبوز را افزایش می دهد. اگر شغل شما باعث می شود برای مدت طولانی بنشینید یا ایستاده باشید، استراحت های کوتاهی داشته باشید. حتی ایستادن و کشش برای چند دقیقه می تواند کمک کننده باشد. اگر به دلیل شرایط سلامتی یا شرایط دیگر قادر به ایستادن یا حرکت نیستید، از پزشک راه های جایگزین برای حفظ حرکت خون خود با فعالیت بخواهید.
ترک مصرف دخانیات: استعمال دخانیات و سایر اشکال استفاده از تنباکو (مانند ویپینگ و تنباکوی بدون دود) خطر ابتلا به ترومبوز را تا حد زیادی افزایش می دهد.
پیشگیری از ترومبوز اهمیت زیادی دارد، به ویژه برای افرادی که دارای عوامل خطر هستند. اقدامات پیشگیرانه شامل:
جورابهای فشاری: استفاده از جورابهای فشاری در افرادی که به دلیل شرایط خاص نمیتوانند به طور منظم تحرک داشته باشند، میتواند به پیشگیری از ترومبوز کمک کند.
سخن پایانی
ترومبوز یک وضعیت جدی و بالقوه خطرناک است که نیازمند تشخیص و مدیریت دقیق است. با انجام تستهای ژنتیکی و خونی میتوان به شناسایی افراد در معرض خطر و اتخاذ اقدامات پیشگیرانه مناسب پرداخت. همچنین، تغییرات در سبک زندگی مانند افزایش فعالیت بدنی، کنترل وزن و ترک سیگار میتواند به طور چشمگیری خطر ابتلا به ترومبوز را کاهش دهد. آگاهی از عوامل خطر و روشهای پیشگیری میتواند به کاهش بروز این بیماری و عوارض جدی آن کمک کند. در صورتی که عوامل خطر مربوط به ترومبوز را دارید حتما برای آزمایش خون برای چکاپ اقدام نمایید. تشخیص زودهنگام می تواند به درمان موثر کمک کند.
آزمایشگاه طبی راز با بهره مندی از جدیدترین تجهیزات روز دنیا و پزشکان مجرب به عنوان بهترین آزمایشگاه تخصصی برای انجام آزمایش خون برای آزمایشات انعقادی و ترومبوز در شهر شیراز به شمار می رود.
این مجموعه جواب آزمایش های شما عزیزان را در سریع ترین زمان آماده نموده و می توانید بدون مراجعه حضوری و به صورت آنلاین جواب آزمایش خود را دریافت نمایید
رفرنس :
my.clevelandclinic.org/health/diseases/22242-thrombosis
www.worldthrombosisday.org
تهیه کننده :
مرضیه آزاد ، کارشناس ارشد ایمنی شناسی پزشکی -واحد تحقیق و توسعه آزمایشگاه پاتوبیولوژی راز
زیرنظر :
دکتر عزت اله اسدی ، متخصص پاتولوژی بالینی و تشریحی - آزمایشگاه راز



