بیماری آنفولانزا

آنفولانزا یک بیماری ویروسی دستگاه تنفسی است که توسط ویروس های آنفولانزا (Influenza virus) ایجاد می شود.
به طور کلی چهار نوع ویروس آنفولانزا A ، B ، C وD وجود دارند؛ اما فقط انواع A و B از نظر بالینی برای انسانها مهم هستند و تقریبا همه ساله در فصل زمستان باعث اپیدمیهای فصلی میشوند.
آنفولانزا به دلیل توانایی ویروس در جهش و ایجاد سویه های جدید، یکی از مهمترین چالش های بهداشت عمومی در سراسر جهان است. همه گیری های اخیر آنفولانزا، به ویژه در فصلهای سرد سال، باعث افزایش مراجعات به مراکز درمانی و فشار برسیستم های بهداشتی شده است. در این متن به بررسی علائم بالینی، اپیدمیولوژی، پاتوفیزیولوژی، روشهای تشخیصی و درمانی آنفولانزا پرداخته می شود.
علائم بالینی

علائم آنفولانزا معمولً به صورت ناگهانی ظاهر می شوند و شامل موارد زیر هستند:
1 .تب بالا (معمولً بالای ۳۸ درجه سانتیگراد)
2 .سرفه خشک و گاهی همراه با خلط
3 .گلودرد
4 .سردرد
5 .درد عضلانی و خستگی شدید
6 .آبریزش بینی
7 .تهوع، استفراغ و اسهال (به ویژه در کودکان)
علائم معمولً ۱ تا ۴ روز پس از مواجهه با ویروس ظاهر میشوند و در بیشتر موارد ۵ تا ۷ روز طول می کشند. با این حال، خستگی و ضعف ممکن است تا چند هفته ادامه یابد. در برخی موارد، آنفولانزا میتواند منجر به عوارض شدید مانند پنومونی (ذات الریه)، نارسایی تنفسی و حتی مرگ شود، به ویژه در گروه های پرخطر مانند سالندان، کودکان خردسال، زنان باردار و افراد با سیستم ایمنی ضعیف.
اپیدمیولوژی
آنفولانزا یک بیماری فصلی است که معمولً در ماههای سرد سال (پاییز و زمستان) شیوع بیشتری دارد. ویروس آنفولانزا به راحتی از طریق قطرات تنفسی (سرفه، عطسه یا صحبت کردن) منتقل می شود. همچنین تماس با سطوح آلوده به ویروس و سپس از طریق دهان، بینی یا چشم ها میتواند باعث انتقال بیماری شود.
همه گیری های اخیر آنفولانزا نشان داده اند که سویه های جدید ویروس، مانند H1N1 و H3N2 ،میتوانند به سرعت در جمعیت های مختلف گسترش یابند. بر اساس گزارشهای سازمان جهانی بهداشت ((WHO ،سالانه حدود ۱ میلیارد مورد آنفولانزا در سراسر
جهان رخ می دهد که منجر به ۳ تا ۵ میلیون مورد بیماری شدید و مواردی مرگ می شود.
پاتوفیزیولوژی
ویروس آنفولانزا از طریق استنشاق قطرات آلوده وارد دستگاه تنفسی فوقانی میشود. پروتئینهای سطحی ویروس، به ویژه هماگلوتینین ((HA و نورآمینیداز (NA) ،به گیرندههای سلولهای اپیتلیال دستگاه تنفسی متصل میشوند. پس از ورود به سلول،
ویروس شروع به تکثیر میکند و باعث تخریب سلولهای میزبان و آزاد شدن ویروس های جدید میشود.
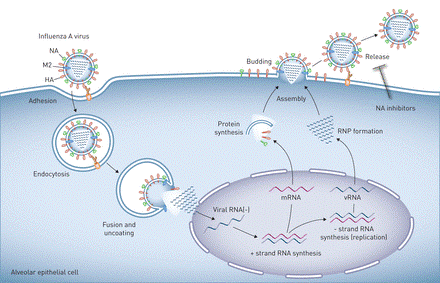
این فرآیند منجر به التهاب موضعی و سیستمیک میشود که با علائمی مانند تب، درد عضلنی و خستگی همراه است. در برخی موارد، التهاب شدید میتواند باعث آسیب به بافت ریه و ایجاد پنومونی ویروسی یا باکتریایی ثانویه شود.
راه های انتقال بیماری آنفولانزا
ویروسهای آنفولانزا عمدتا توسط قطرههای ریزی که مبتلایان هنگام سرفه، عطسه یا صحبتکردن در هوا پخش میکنند، گسترش می یابد. این قطرات میتوانند وارد دهان یا بینی افرادی که در اطراف آنها هستند، شده و باعث بیماری شود. هم چنين، بيماري مي تواند از طريق تماس فيزيكي،با لمس یک سطح یا شی آلوده به ویروس آنفولانزا و سپس دستزدن به دهان، بینی یا احتمالاً چشم شیوع پیدا کند که احتمال این نوع ابتلا کمتر است.
روشهای تشخیصی
تشخیص آنفولانزا معمولاً بر اساس علائم بالینی و تاریخچه بیمار انجام می شود. با این حال، برای تأیید تشخیص، روشهای آزمایشگاهی زیر استفاده میشوند.
تست سریع آنتی ژنی (RIDT)
تست سریع آنتی ژنی (Test Diagnostic Influenza Rapid یا RIDT روشی سریع ونسبتا ارزان برای تشخیص آنفولانزا است. این تست بر اساس تشخیص آنتی ژن های ویروس آنفولانزا در نمونه های گرفته شده از بینی یا گلو کار می کند. در ادامه، به بررسی جزئیات این تست، مزایا و معایب آن می پردازیم.
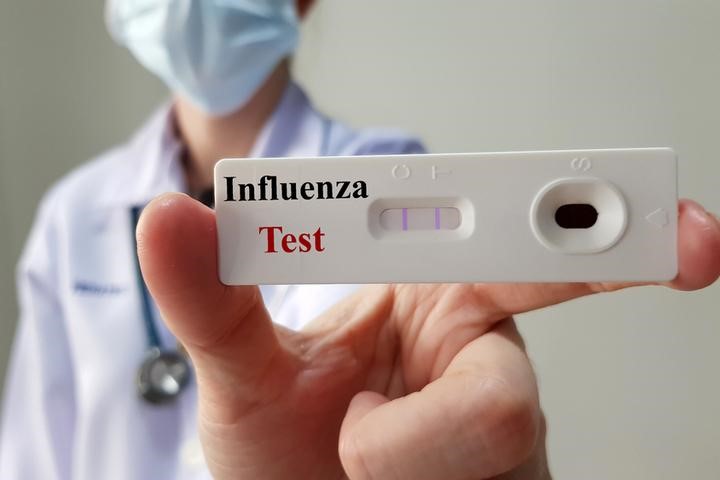
مکانیسم عملکرد RIDT:
در RIDT معمولً از یک نوار استفاده می کند که حاوی آنتی بادی های مونوکلونال است.
این آنتی بادی ها به طور اختصاصی به آنتی ژن های سطحی ویروس های آنفولانزا A و B متصل می شوند. هنگامی که نمونه بالینی(معمولً سواب بینی یا گلو) روی نوار تست قرار میگیرد، اگر آنتی ژن های ویروس در نمونه وجود داشته باشند، به آنتی بادی ها متصل شده و یک خط رنگی را ایجاد میکنند. شدت رنگ و محل خط رنگی نشان دهنده غلظت آنتی ژن و در نتیجه وجود و شدت عفونت است. نتیجه معمولً در عرض 15-20 دقیقه قابل مشاهده است.
مزایای RIDT
• سرعت: نتیجه در عرض چند دقیقه آماده است.
• سادگی: استفاده از تست بسیار آسان و نیاز به تجهیزات پیچیده ندارد.
• هزینه: نسبت به سایر روشهای تشخیصی مانند PCR ،هزینه کمتری دارد.
• قابلیت حمل: قابل حمل است و در محیطهای خارج از آزمایشگاه نیز قابل استفاده است.
معایب RIDT:
• حساسیت پایین تر: نسبت به PCR حساسیت کمتری دارد و ممکن است برخی از موارد عفونت را تشخیص ندهد، به خصوص در مراحل اولیه بیماری یا زمانی که بار ویروسی کم باشد. این به معنای وجود نتایج منفی کاذب است.
• ویژگی پایین تر: ممکن است در تشخیص بین سویه های مختلف آنفولانزا و سایر ویروسهای دستگاه تنفسی فوقانی دقت لازم را نداشته باشد (نتایج مثبت کاذب).
• وابستگی به کیفیت نمونه: کیفیت نمونه گیری تاثیر زیادی بر نتیجه دارد. نمونه گیری نامناسب میتواند منجر به نتایج منفی کاذب شود.
RIDT تفسیر نتایج:
تفسیر نتایج RIDT باید با دقت انجام شود. یک نتیجه مثبت نشاندهنده احتمال زیاد عفونت آنفولانزا است، اما برای تایید قطعی،ممکن است به آزمایشهای دیگر مانند PCR نیاز باشد. یک نتیجه منفی، به ویژه در مراحل اولیه بیماری یا با بار ویروسی کم، به
معنای قطعی نبودن عدم وجود عفونت است.
تستهای مولکولی آنفولانزا
تستهای مولکولی آنفولانزا تستهای دقیق تری نسبت به نوع سریع هستند. تست PCR آنفولانزا یک نوع آزمایش مولکولی معمول است. برخی از آزمایشات مولکولی نتایج سریعی را ارائه می دهند. اما دقیق ترین آزمایش ها مستلزم فرستادن نمونه مایع از بینی یا دهان به آزمایشگاه است، بنابراین باید مدت بیشتری برای نتایج صبر نمود. آزمایش RT-PCR نسبت به آزمایشات دیگر حساسیت بیشتری برای تشخیص دارد و قادر به شناسایی سریع ویروس آنفولانزا و حتی سویه آن نیز هست. نحوه نمونه گیری آن مانند نمونه گیری کرونا، به کمک سواب حلق و بینی (نازوفارنکس) صورت می گیرد و در آزمایشگاه های دارای مجوز از وزارت بهداشت قابل انجام است. امکان نمونه گیری برای این تست در آزمایشگاه تشخیص طبی راز وجود دارد. به علاوه به جهت رفاه حال شما عزیزان امکان انجام نمونه گیری تست آنفولانزا در منزل نیز فراهم شده است.
لازم به ذکر است آزمایشگاه تشخیص طبی راز با استفاده از دقیق ترین کیتها و روشهای تشخیصی امکان انجام تست همزمان برای هردو ویروس آنفولانزا و کویید19 و جوابدهی کمتر از 24 ساعت را دارد. همچنین طی این آزمایشات تعیین نوع A و B آنفولانزا نیز امکان پذیر است.
مزایای PCR در تشخیص آنفولانزا:
• حساسیت بالا: PCR حتی مقادیر بسیار کم ویروس را نیز میتواند شناسایی کند، که آن را به یک روش ایده آل برای تشخیص عفونت در مراحل اولیه یا موارد با بار ویروسی کم تبدیل میکند.
• ویژگی بالا: با استفاده از پرایمرهای اختصاصی، PCR قادر است گونههای مختلف ویروس آنفولنزا (B، A و زیرگونه های آنها) را به صورت دقیق تشخیص دهد.
• سرعت: PCR Real time به طور خاص نتایج را در عرض چند ساعت ارائه می دهد.
• قابلیت کمی سازی: با استفاده از PCR Real time امکان اندازه گیری بار ویروسی وجود دارد که برای پایش پاسخ به درمان و بررسی میزان انتشار ویروس بسیار مهم است.
سرولوژی:
روشهای سرولوژیک بر اساس شناسایی آنتی بادی ها ضد ویروس آنفولانزا در سرم خون فرد انجام میشوند. این آنتی بادی ها معمولا در عرض یک تا سه هفته پس از عفونت یا واکسیناسیون تولید می
شوند.
تعدادی روش برای شناسایی آنتی بادی های ضد آنفولانزا وجود دارد که شامل موارد زیر است:
• (Assay Immunosorbent Linked-Enzyme (ELISA : یکی از شایعترین روشهای سرولوژی است که برای شناسایی و اندازهگیری آنتی بادی ها در سرم خون مورد استفاده قرار می گیرد. این روش به آنتی بادی ها و آنتی ژن های ویروسی اتکا دارد و میتواند میزان ایمنی افراد را به خوبی تجزیه و تحلیل کند.
• (HI (Inhibition Hemagglutination : در این تست، توانایی آنتی بادی ها در مهار همچسبیده شدن گلبولهای قرمز خون به ویروس آنفولا نزا اندازه گیری می شود. این روش به ویژه برای تعیین تیپ و زیرتیپ ویروسهای آنفولانزا و ارزیابی پاسخ ایمنی در افرادی که واکسن دریافت کرده اند، مفید است.
• Tests Neutalization: این روش ها برای شناسایی آنتی بادی هایی که قادر به خنثی سازی ویروس و جلوگیری از عفونت هستند، استفاده می شوند.
تحلیل نتایج: پس از انجام تست، نتایج به صورت کیفی (وجود یا عدم وجود آنتی بادی) و کمی (میزان آنتی بادی) گزارش میشوند. با توجه به مقادیر اندازه گیری شده، پزشکان می توانند وجود عفونت فعال یا پاسخ ایمنی را تشخیص دهند.
مزایای سرولوژی در تشخیص آنفولانزا:
• تشخیص عفونتهای گذشته: سرولوژی میتواند به تشخیص عفونتهای سابق کمک کند که در آن زمان ممکن است علائم بالینی قابل توجهی وجود نداشته باشد.
• ارزیابی اثر واکسیناسیون: این روش امکان ارزیابی اثر واکسن آنفولنزا را فراهم میکند و میتواند به تعیین این که آیا فرد واکسن را به اندازه کافی پاسخ داده است یا خیر کمک کند.
• کمک به اپیدمیولوژی: شناسایی شیوع عمومی آنتیبادیها در جمعیت میتواند به محققان و مسئولین بهداشت عمومی در برنامه ریزی و کنترل شیوع های آنفولانزا کمک کند.
معایب سرولوژی در تشخیص آنفولنزا:
• زمانی برای تولید آنتی بادی: در موارد عفونتهای حاد آنفولانزا، ممکن است تا چند هفته طول بکشد تا آنتی بادی ها در بدن تولید شوند. بنابراین، این روش برای تشخیص فوری یا در مراحل اولیه عفونت مناسب نیست.
• امکان وجود نتایج منفی کاذب: در صورتی که فرد تحت عفونت قرار گرفته باشد اما هنوز آنتیبادی کافی تولید نکرده باشد، نتایج ممکن است منفی کاذب باشد.
• تنوع ویروسی: زیرا ویروسهای آنفولانزا دارای تنوع بالا هستند، تشخیص با استفاده از سرولوژی میتواند مشکل باشد، به خصوص برای شناسایی سویههای خاص.
تست های سرولوژی یک ابزار مهم در تشخیص و ارزیابی عفونت آنفولانزا و همچنین بررسی پاسخ ایمنی به واکسیناسیون به حساب می آید.
با وجود محدودیتهایی که این روش دارد، به ویژه در زمینه زمان تولید آنتی بادیها و احتمال نتایج منفی کاذب، باز هم سرولوژی به علت توانایی هایش در ارائه اطلعات اپیدمیولوژیک و شناسایی عفونتهای گذشته اهمیت دارد.. از آنجایی که واکسیناسیون و ایمنی جمعی از ابزارهای کلیدی در کنترل شیوع آنفولانزا به حساب می آیند، استفاده از سرولوژی میتواند به شناسایی الگوهای عفونت و ارزیابی اثربخشی برنامه های واکسیناسیون کمک شایانی کند.
کشت ویروس
کشت ویروس یکی از روشهای کلاسیک و معتبر برای تشخیص و شناسایی ویروسها از جمله ویروس آنفولانزا است. این روش به کمک رشد ویروس ها در محیط کشت مناسب و شناسایی آنها از طریق ویژگیهای بیولوژیکی و بیوشیمایی امکانپذیر است. با وجود پیشرفتهایی که در روشهای تشخیصی مانند PCR و تستهای سریع آنتی ژنی (RIDT) انجام شده، کشت ویروس هنوز هم به عنوان یک ابزار ضروری در مطالعات اپیدمیولوژیکی و شناسایی سویه های جدید ویروس آنفولانزا محسوب میشود.
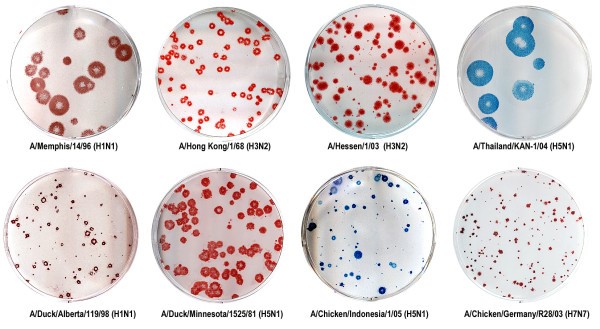
مکانیسم عملکرد کشت ویروس:
کشت ویروس شامل چند مرحله اصلی است که به تفصیل در زیر توضیح داده میشود:
1 .جمعآوری نمونه: نمونه های بالینی معمولا از طریق سواب بینی یا حلق و در برخی موارد از راه دیگر (مانند شستشوی برونشی) جمع آوری می شوند.
برای کسب حداکثر تعداد ویروس، نمونه باید در مراحل اولیه عفونت گرفته شود.
2 .انتقال به محیط کشت: پس از جمع آوری نمونه، آن به محیط کشت خاصی منتقل میشود. محیط های کشت ویروس میتوانند شامل سلولهای زنده (مانند
سلولهای اپیدرمال، سلولهای فیبروبلست، یا سلولهای دیگر) یا محیط کشت اختصاصی باشند که شرایط مناسب برای رشد ویروس را فراهم میکنند.
3.رشد ویروس : زمانی که نمونه به محیط کشت منتقل میشود، ویروسها به سلولهای کشت شده وارد می شوند و در داخل آنها شروع به تکثیر می کنند. این مراحل معمولا چند روز به طول می انجامند، و توسعه عفونت ویروسی در سلول ها میتواند باعث تغییرات خاصی در
سلولها شود که قابل شناسایی است.
4 .شناسایی ویروس: پس از گذشت چند روز، با استفاده از روشهای مختلف مانند میکروسکوپی، آنالیز بیوشیمیایی، یا ایمونوفلوئورسانس، وضعیت سلولهای کشت شده مورد بررسی قرار می گیرد. همچنین نمونه ها میتوانند با استفاده از روشهای مولکولی مانند PCR تأیید شوند.
مزایای کشت ویروس:
• تشخیص قطعی: کشت ویروس یکی از دقیقترین روشها برای تأیید وجود ویروس آنفولنزا و شناسایی سویههای آن است.
• داده های اپیدمیولوژیک: به محققان این امکان را میدهد تا تغییرات ژنتیکی ویروس و ظهور سویههای جدید را بررسی کنند.
• اطلاعات در مورد مقاومت دارویی: با کشت ویروس، میتوان مقاومتهای دارویی را بررسی کرد و به پیشبینی بهترین گزینه های درمانی پرداخت.
معایب کشت ویروس:
زمانبر بودن: کشت ویر وس ممکن است چند روز تا چند هفته طول بکشد تا نتایج به دست آید، که در مقایسه با دیگر
روشهای تشخیصی نظیر PCR یا تستهای سریع، زمانبرتر است.
• نیاز به تجهیزات و زیرساخت: کشت ویروس نیاز به تجهیزات آزمایشگاهی تخصصی و محیطهای کشت مناسب دارد که ممکن است در همه جا قابل فراهم شدن نباشد.
برای موارد مشکوک به عفونت فعال انجام میشود
• قابل استفاده بودن برای موارد خاص: کشت ویروس عمدتا در مورد عفونتی که فروکش کرده باشد، نمیتواند مورد استفاده قرار گیرد.
روشهای درمانی
درمان آنفولانزا معمولً شامل موارد زیر است:
1 .درمان حمایتی: استراحت، مصرف مایعات فراوان و استفاده از داروهای ضد تب مانند استامینوفن یا ایبوپروفن.
2 .داروهای ضد ویروسی: داروهایی مانند اوسلتامیویر ((Tamiflu ،(زانامیویر (Relenza) و پرامیویر (Rapivab ) میتوانند شدت و مدت بیماری را کاهش دهند. این داروها باید در ۴۸ ساعت اول شروع علائم مصرف شوند.
3 .پیشگیری: واکسیناسیون سالانه آنفولانزا مؤثرترین روش پیشگیری است. همچنین رعایت بهداشت فردی مانند شست دستها و استفاده از ماسک میتواند از انتقال ویروس جلوگیری کند.
نتیجه گیری
آنفولاانزا یک بیماری شایع و قابل پیشگیری است که میتواند عوارض جدی برای سلامت عمومی ایجاد کند. با توجه به توانایی ویروس در ایجاد سویه های جدید، نظارت مداوم بر اپیدمیولوژی بیماری و توسعه واکسنهای مؤثر ضروری است. آگاهی از علائم، روشهای تشخیصی و درمانی میتواند به کاهش بار بیماری و بهبود نتایج درمانی کمک کند.
در آزمایشگاه پاتوبیولوژی و ژنتیک راز امکان انجام تست های مولکولی و سولوژی آنفولانزا وجود دارد.اگر تصمیم به انجام آزمایش آنفلوانزا در منزل دارید ، می توانید از خدمات نمونه گیری در منزل آزمایشگاه راز استفاده نمایید .
مرکز تخصصی راز شیراز، یکی از بهترین آزمایشگاههای شیراز برای انجام این آزمایش ها است. نتایج آزمایشها در این مرکز با رعایت دقیق کلیه استانداردها، دارای حداکثر دقت است. تخصص و مهارت نیروهای تیم راز، و کیفیت و دقت دستگاههای بکار رفته در آزمایشگاه راز، آن را تبدیل به یکی از مجهزترین مراکز آزمایشگاهی بخش خصوصی دراستان فارس کرده است.
همکاران ما در آزمایشگاه راز شیراز با شماره تلفنهای 07132369393-6 و یا از طریق واتساپ با شماره 09914444130 منتظر دریافت سؤالات و راهنمایی شما در این زمینه هستند.
تهیه کننده :
مرضیه آزاد ، کارشناس ارشد ایمنی شناسی پزشکی -واحد تحقیق و توسعه آزمایشگاه پاتوبیولوژی راز
زیر نظر :
دکتر احمد منبتی ،متخصص پاتولوژی بالینی و فلوشیپ هماتوپاتولوژی آزمایشگاه راز



